睡眠時無呼吸症候群という言葉は決して珍しくなく、耳にしたことがある人も多いと思います。
このなかの『無呼吸』という言葉・・・。
死に直結する怖い病気だというイメージはないでしょうか?
この記事では、高齢者の睡眠時無呼吸症候群について解説し、実際に死と関連するのかを説明したいと思います。
睡眠時無呼吸症候群とは
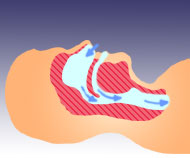
【正常な状態】
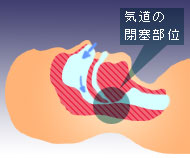
【睡眠時無呼吸症候群】
睡眠時無呼吸症候群は眠りだすと、呼吸が止まってしまう病気です。
呼吸が止まると血液中の酸素濃度が低下するため、目が覚めて再び呼吸し始めますが、再眠するとまた止まってしまいます。
これを一晩中繰り返すため、深い睡眠がまったくとれなくなり、日中に強い眠気が現れてしまうのです。
睡眠時無呼吸症候群が引き起こす病気や症状

酸素濃度が下がるため、これを補うために心臓の働きが強まり、血圧が高くなります。
また、酸素濃度の低下により動脈硬化も引き起こし、心筋梗塞や脳梗塞にもなりやすくなります。
さらに睡眠不足によるストレスにより、血糖値やコレステロールの値が高くなり、多様な生活習慣やメタボリック・シンドロームにもなります。
睡眠時無呼吸症候群の睡眠の必要性
1時間あたり、10秒以上の呼吸停止が20回以上出現してしまうと、中等症~重症に分類されます。
睡眠時無呼吸症候群を放置することによって・・・
心筋梗塞
脳梗塞
生活習慣病
眠気による事故
などを引き起こし、間接的に死亡率が上昇します。
ひどいイビキ、睡眠中の呼吸停止がある場合には速やかに専門の医療機関で検査・治療を受けることが勧められています。
高齢者の睡眠時無呼吸症候群の評価
本格的な検査をしなければ、睡眠時無呼吸症候群かどうかの診断は難しいです。
ここでは、簡易的質問形式によって、行うことができる検査をご紹介したいと思います。
合計得点が11点以上の人は、睡眠時無呼吸症候群の可能性が高いので、耳鼻科などを受診するといいでしょう。
==============================
【エスワープ眠気尺度(ESS)問診表】
- 0=眠ってしまうことはない。
- 1=時に眠ってしまう。
- 2=しばしば眠ってしまう。
- 3=だいたいいつも眠ってしまう。
- 座って本を読んでいると 【0・1・2・3】
- テレビを見ているとき 【0・1・2・3】
- 会議や映画館、劇場などで静かに座っているとき【0・1・2・3】
- 他の人の運転する車に、休憩なしで1時間以上乗っているとき 【0・1・2・3】
- 午後に、横になって休憩をとっているとき【0・1・2・3】
- 座って人と話しているとき【0・1・2・3】
- 飲酒をせずに昼食後、静かに座っているとき【0・1・2・3】
- 自分で車を運転中に、渋滞や信号で数分間、止まっているとき【0・1・2・3】
==============================
高齢者の睡眠時無呼吸症候群の検査
家族からの指摘や、上記の評価によって病院を受診すると、医師の判断で医療検査が行われます。
睡眠状態を検査するので、病院ではできません。
医療器具を自宅に持って帰り自分で装着して行います。
勿論、操作方法は医師や看護師から詳しく説明を聞いて、取扱説明書等も付属しています。
口と鼻、胸、指にセンサーをそれぞれ取り付けて、脈拍数、体動、いびき、呼吸の状態、血液の酸素飽和度などを測定し、睡眠時の無呼吸の有無や程度を調べます。

上記の画像はイメージです。
装着すると、あとは眠るだけで、面倒や操作等はあまりありません。
一泊二日(1回)の検査で、医師が睡眠時無呼吸症候群の治療に該当するかどうかを診断してくれます。
高齢者の睡眠時無呼吸症候群は直接の死因になるのか
前述しましたが、脳梗塞や心筋梗塞を引き起こす原因にはなりますが、直接の死因にはならないようです。(100%断言できるものではありません)
https://www.ibiki-med.clinic/column/column-death_sleep_apnea_syndrome/
よって、睡眠中に息が出来ず、途中で呼吸が停止しそのまま死に至るというものではないのです。
無呼吸状態になったり、酷いいびきをかいて眠る高齢者もいると思いますが、過剰な心配はいらないでしょう。
ただ、繰り返しますが睡眠時無呼吸症候群が原因で引き起こす疾患があるため、疑いがある場合には病院を受診しておくことをお勧めします。
高齢者の睡眠時無呼吸症候群の治療
主な治療方法として、CPAPという医療機器を用いて行う方法があります。
画像はイメージですが、実際の機器も同じ様なものだという認識でよいでしょう。
CPAP(シーパップ)の仕組み
この医療機器は、鼻部分に装着するマスク、ホース、加湿器といったもので構成されています。
マスクをバンドで鼻に固定し、空気を気道に送り込みながら睡眠をとるという仕組みです。
ホースによって本体機器と繋がっているマスクを、バンドで固定しながら鼻に装着し、そのまま就寝します。
睡眠中は継続的に、本体機器から空気を送り込むことによって、物理的に上気道が塞がれるのを防ぐことができるのです。
CPAP(シーパップ)のメリット
①睡眠中の無呼吸やいびきを改善
シーパップを導入すると、寝苦しさや激しくイビキをかくといった症状が、大幅に軽減されます。
②即効性がある
シーパップは、閉塞性睡眠時無呼吸症候群の原因である、上気道の閉塞を解消します。
そのため早い場合では、シーパップを導入した日や数日のうちに、睡眠の質の向上やイビキの軽減といった効果を得られます。
③生活の質が上がる
睡眠の質が改善されるので、日中の集中力や判断力が上昇し、活気ある生活を送れるようになります。
もちろん、イビキで悩まされていた家族の負担も減少するでしょう。
④副作用が少ない
身体への負担が少なく、ほとんど副作用がないのがこの機器のメリットです。
⑤医療保険適用で対応できる
医療保険の適用を受けられるため、3割負担の場合、5,000円/月程度になります。
⑥空気圧を自分でコントロールできる
シーパップでは、治療を開始する前にマスクや空気圧を自分仕様に調整します。
快適に睡眠が取れる状態に整えてから自宅に持ち帰り、シーパップ治療を開始することができるので、機器の設定や空気の量の調整といった作業に困る心配がありません。
CPAP(シーパップ)のデメリット
デメリットはあまりないと思われますが、なれるまではこの機器の装着が鬱陶しく感じる人が多いようです。
顔全体を覆い、常に顔面に何から付いているような状態ですので、慣れるまでは大変かもしれません。
また、一度CPAPを装着すると、1ケ月に1回など、定期的な受診が必要となってきます。
CPAP装着で介護施設への入所は可能か

結論から言いますと、施設によって異なります。
認知症になって入所する高齢者になると、CPAPの必要性が理解できず、「邪魔だ」と感じて自分で除去してしまうケースもあるようです。
特別養護老人ホームの場合、24時間の看護師勤務が難しいため、医療機器であるCPAPの管理ができないと考えてお断りされるケースもあるでしょう。
90歳、100歳になってもCPAPを装着しているのであれば、本当のその必要性は高いのかを医師と相談して、本人の負担を軽減するのも一つの選択肢ではないかと思います。


