人工透析という言葉は珍しくなく、耳にしたことがある人も多いと思います。
では、人工透析のイメージをどのようにお持ちでしょうか?
「一度開始すると辞められない・・・」
「死に直結するほど重要なこと・・・」
「病院に行って透析するのが大変・・・」
このような印象かもしれません。
特に、高齢になると、透析自体がとても大変なものであり、生活のスタイルやリズムが大きく変化することも考えられます。
今回は、人工透析とは一体どのようなものなのか、その原因となる疾病を解説し、『透析』の仕組みまで説明します。
人工透析とは(概要)
人工透析とは、うまく働かなくなった腎臓の代わりに、食事をしたり水分を飲んだりすることで体内に蓄積した余分な水分や塩分、老廃物を取り除き、血液を浄化する治療法です。
腎臓の機能が正常の10%以下に低下すると、尿から老廃物や水分が適切に排泄されなくなり、尿毒症・水分過多による心不全等の症状が出てくる危険性があります。
その際に、本来は腎臓を介して尿に捨てている老廃物・余分な水分を除去していく代替治療が必要になります。
それが透析療法というわけです。
腎臓の働きについて
これまでの解説の中で、『腎臓』が大きく関係していることが分かりました。
腎臓には、大きく3つの働きがあるとされています。
老廃物を排出する
これはとても重要な役割です。
血液をろ過して、老廃物や毒素、それに余分な水分などを尿として体の外に排出してくれるのです。
体内の「排水処理場」などといったイメージでしょうか。
尿をつくるのは、腎臓の『糸球体』と『尿細管』のに箇所が役割を担っています。
健康な成人の場合、糸球体では1日に約150~180ℓの尿のもと(原尿)が作られているとされています。
さらに、尿細管を通過する過程で必要なミネラルやたんぱく質を回収し、体内に戻すため、最終的に尿として排出されるのは、原尿の1%に相当する約1.5ℓ程なのです。
電解質と水分量のバランスを調整する
尿の量や濃度を調整し、身体に必要な成分を再吸収することで、体内の水分と電解質(ナトリウムやカリウムなど)のバランスを調整しています。
腎臓の機能が低下すると、これらのバランスが崩れるため、むくみ(浮腫)や高血圧、心不全などが出現することがあります。
ホルモンを分泌する
健康に保つためには、腎臓でつくられるホルモンが必要です。
腎臓は赤血球を増やすホルモンや血圧を調整するホルモンを分泌して、貧血を防ぎ、血圧を一定にコントロールしています。
また、腎臓の尿細管において、食品から吸収したビタミンDを『活性化ビタミンD』というホルモンに進化させ、カルシウムの吸収を促して、丈夫な骨を作っているのです。
人工透析の詳細
ここからは、この記事で一番大切な部分になります。
人工透析には2種類があります。
それは、①『血液透析』と②『腹膜透析』です。
医師や家族と相談し、患者本人のライフスタイルなどを考え、自分が選ぶことができます。
また、必要に応じて、途中で透析方法を変更しなければならない時もあります。
この二つについて以下で解説していきます。
①血液透析(HD)
血液を体の外に取り出して透析器に通します。
透析器では、血液中の老廃物や余分な水分などを取り除き、再び体の中にきれいになった血液を戻す透析方法です。
血液透析は週に3回程度、通院して行い、1回の透析に4~5時間かかりますので、患者の負担は大きいといえます。
さらに、患者が高齢者になるとその負担は益々大きくなるのです。
血液透析の場合、血管に針を刺して透析中、外に血液を循環させられるだけの十分な血液量を得るために、腕の動脈と静脈をつなぎ合わせて血液の取り出し口をつくる手術が必要となります。
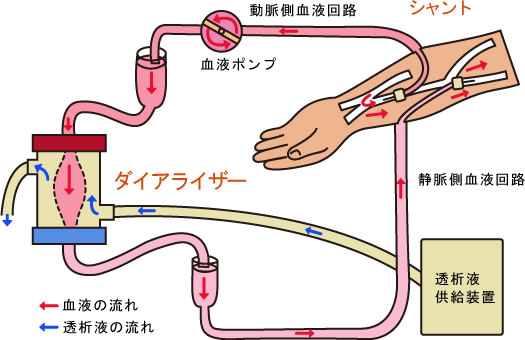
この取り出し口のことをシャントと呼びます。(上記の画像でご確認下さい)
シャントは透析を行うためになくてはならないものになります。
②腹膜透析(PD)
『腹膜』という、患者本人のお腹の中のスペース(腹腔)を包んでいる膜にある『毛細血管』と『腹腔』に注入した透析液を介して、老廃物・余分な水分を取り出す治療です。
この方法は更に2つに分けることができます。
①睡眠している時間に透析液をお腹に貯留しておく方法
②日中に1~4回程度の透析液の交換を行う方法
これらは、自宅で本人が直接行います。通院は月に1回程度になります。
そのため、患者の負担が少なく、社会的活動が可能であり行動範囲の制約も少なくなりますので、元気な活動性の高い高齢者にとってはメリットがあります。
治療開始前には、予め腹腔内に透析用の管を手術で入れておく必要があります。
連続携行腹膜透析(CAPD)
腹部の中に透析液を入れ、透析液の中に尿毒素が移行してきたら、排液を捨てて新たな透析液バッグを注入する方法です。
この方法ではこの交換を4~8時間ごと、1日に4回繰り返します。
透析液バッグの交換時間は、1回あたり30分程度で、大きな装置は使用しません。
よって、家庭や職場等でも透析を行えるのがメリットで、液を交換する時以外は自由に活動できます。
原則、患者本人が液交換を行うことになりますが、生活スタイルに合わせて調整することが大きなメリットだといえるでしょう。
人工透析の原因となる疾患
腎臓が悪い=人工透析というわけではありません。
ここでは、人工透析の原因となる主な疾患(原因)を3つご紹介します。
糖尿病
![「はち切れそうなスーツを着て仰天する膨よかな男性 | フリー素材のぱくたそ」の写真[モデル:ダルマ親方]](https://user0514.cdnw.net/shared/img/thumb/debukariPAUI9763-1829_TP_V4.jpg)
糖尿病はよく耳にする病気だと思います。
この病気になり高血糖状態が続くと、尿をろ過する腎臓の糸球体という部分が傷つけられます。
こうなると腎臓の機能が低下してしまいます。
糖尿病が原因となって罹患する合併症『糖尿病性腎症』で透析を開始することになった人は、全透析患者のうち39.1%(2019年末現在)と高い割合を占めているのです。
糖尿病性腎症が進行すると、糸球体の中の細かな血管が壊れてろ過作用が低下し、血圧が上昇します
高血圧になることでさらに腎臓の状態を悪化させることにもなってしまいます。
高血圧

上記で少し触れましたが、高血圧が続くと、全身の動脈が硬くなる動脈硬化の危険性が高まります。
それは腎臓も例外ではないのです。
腎臓は数多くの細い動脈から成り立っていますが、動脈硬化によって血管の内腔がさらに狭くなると血液が十分に行き渡らなくなります。
そして、腎硬化症となり腎機能の低下に繋がってしまいます。
高血圧は加齢と伴に発症する可能性が高くなり、身近なものだといえるでしょう。
高齢者は特に注意が必要です。
慢性腎炎
慢性腎炎(慢性糸球体腎炎)は、糸球体を中心に慢性の炎症がみられる疾患です。
腎機能が低下して、たんぱく尿や血尿などの症状が長期(1年以上)にわたって持続します。
1日に1g以上の尿たんぱくが続いている場合は、10年で約30%が慢性腎不全に移行するといわれているので留意する必要性が高くなります。
まとめ
透析と聞くと、時間がかかったり、それ自体が負担だというイメージを持つ人が多かったと思います。
しかし、これまで説明した通り、透析の方法は一種類ではなく生活のスタイルやリズムに合わせて行うことができるのです。
とはいっても、高齢者の場合、日常生活動作(ADL)の低下、筋力の低下、意欲低下などによって、透析自体が大変だということには違いはありません。
そうならないためにも、予防が大切です。
透析の原因となる疾患(糖尿病・高血圧・慢性腎炎等)の予防から行うことが大切です。
まず、第一歩として、身体に異変を感じる前にかかりつけ医(主治医)を持って、日頃の健康状態の相談をできる環境を整えておくことも重要なことです。


